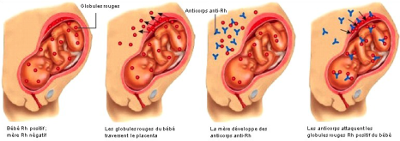
La Maladie Hémolytique du Nouveau-Né (MHNN), liée à l'allo-immunisation contre les antigènes RH, MNS, KL, FY et JK, est en général beaucoup plus grave que celle due aux anticorps anti-A ou/et anti-B qui reste, malgré tout, la plus fréquente. Cette maladie est la conséquence du passage par le placenta des anticorps de la mère qui vont se fixer sur les globules rouges du nouveau-né possédant l'antigène. Ces anticorps sont obligatoirement des anticorps de type IgG, essentiellement des IgG1, car les anticorps de type IgM ne passent pas la barrière placentaire.
Le transfert transplacentaire des IgG est un phénomène actif qui est dû à la présence de récepteurs Fc sur le versant maternel du syncytitrophoblaste et du transfert de vésicules de pinocytose dans le trophoblaste. Ainsi, au terme du 9ème mois de grossesse, la concentration en anticorps dans le sang fœtal est plus importante que chez la mère. Ces IgG maternels vont ensuite se fixer sur les globules rouges du fœtus pour être phagocytés dans la rate et dans le foie par les macrophages. Afin de compenser l'anémie due à la destruction des hématies, le foie et la rate augmentent leur activité érythropoïétique, conduisant à une hépatosplénomégalie. La bilirubine libre résultant de la destruction des globules rouges est transportée à l'extérieur du placenta et est conjuguée par le foie de la mère en bilirubine directe. L'accumulation de bilirubine chez le nouveau-né s'effectue donc dans les 24h après la naissance car l'immaturité de la fonction hépatique du nouveau-né ne permet pas son élimination.
L'immunisation de la mère est souvent due à une première grossesse avec un nouveau-né possédant déjà l'antigène responsable de l'immunisation. Cette anémie hémolytique est facilement mise en évidence à la naissance du nouveau-né grâce au test direct à l'antiglobuline (TDA), ainsi que par une élution des globules rouges du nouveau-né.
L'incompatibilité fœto-maternelle se révèle sous des aspects divers témoignant d'une atteinte plus ou moins grave du nouveau-né :
- Ictère simple : On observe une anémie dans les premiers jours qui va disparaitre ultérieurement de façon spontanée. Cette anémie a pu être précédée ou accompagnée d'un ictère dans les premiers jours.
- Ictère grave du nouveau-né : aussitôt après la naissance se développe un ictère qui s'aggrave très rapidement avec une destruction des globules rouges due aux anticorps de la mère. En absence de traitement, la maladie peut évoluer jusqu'à la mort du nouveau-né due à l'anémie ou conduire à des troubles neurologiques (crises hypertoniques et mouvements anormaux) qui conduiront à des séquelles irréversibles.
- Anasarque fœto-placentaire : Le nouveau-né est presque toujours prématuré avec des œdèmes et une pâleur intense. L'abdomen est volumineux à cause de l'hépatosplénomégalie et de l'ascite. Le coeur est également volumineux avec une hyperpression veineuse. La mort survient, du fait de l'insuffisance cardiaque le plus souvent, dans les minutes ou heures qui suivent l'accouchement. La mort peut également survenir avant l'accouchement (mort du fœtus) au 7-8ème mois.
Lors de maladies hémolytiques du nouveau-né graves, la réalisation d'une exsanguino-transfusion permet la survie de l'enfant. Elle doit être réalisée de façon précoce afin de garantir son efficacité. Cette exsanguino-transfusion permet d'apporter des globules rouges ne réagissant pas avec les anticorps de la mère permettant ainsi la bonne oxygénation des organes et tissus du nouveau-né. Celle-ci permet également d'épurer l'organisme de la bilirubine et des anticorps de la mère.
Le suivi de la grossesse des femmes permet de prévoir une maladie hémolytique du nouveau-né avant même sa naissance et ainsi de permettre de donner le maximum de chances de survie au fœtus avec éventuellement des transfusions in-utéro ou un accouchement prématuré.
Si l'exsanguino-transfusion est indiquée, en attendant le délai nécessaire à la préparation des produits sanguins, le traitement de l'ictère doit être réalisé avec un contrôle de la bilirubine 4 à 6 heures plus tard. La photothérapie permet une prise en charge de l'ictère d'origine hémolytique. Son principe est la dégradation de la bilirubine au niveau cutané par les UV, les dérivés étant éliminés dans les selles et les urines, court-circuitant le foie. La photothérapie doit être prescrite sans délai dès le diagnostic de MHNN avec ictère. Dans 80 à 90% des cas, ce traitement freine la progression du taux de bilirubine sur les premières 24 heures d'application. D'autres traitements contre l'ictère existent également